La importancia de la alimentación en el desarrollo y tratamiento de La enfermedad inflamatoria intestinal
Estudios recientes ya son concluyentes sobre cómo influye nuestro tipo de alimentación y forma de cocinar los alimentos en el desarrollo de la enfermedad inflamatoria intestinal en aquellas persona con alguna predisposición genética a desarrollarla.
La enfermedad inflamatoria intestinal incluye un grupo de enfermedades crónicas que, además de afectar al intestino y a otros órganos, se han relacionado con la nutrición por diferentes vías.
Con la denominación de enfermedad inflamatoria intestinal (EII) se agrupan distintos procesos inflamatorios crónicos, cuya etiología es desconocida. Entre esos procesos destacan la enfermedad de Crohn y la colitis ulcerosa.
La enfermedad de Crohn afecta fundamentalmente al íleon terminal, al colon y al ano, mientras que la colitis ulcerosa se localiza básicamente en el recto y en el colon distal, si bien puede extenderse proximalmente a todo el colon
La colitis ulcerosa es una enfermedad inflamatoria localizada fundamentalmente en el intestino grueso, cuyo inicio tienen lugar en el recto, donde da lugar a la denominada proctitis ulcerosa. A partir de ahí el proceso inflamatorio se extiende de forma continua y simétrica pudiendo afectar a otros segmentos del colon y generando las denominadas proctosigmoiditis, colitis ulcerosa izquierda, colitis ulcerosa extensa y pancolitis ulcerosa. La afectación está limitada a la mucosa y submucosa intestinal, sin dañar la capa muscular.
La enfermedad de Crohn puede estar localizada en cualquier parte del tubo digestivo, desde la boca hasta el ano, aunque normalmente suele aparecer en íleon distal y colon ascendente. El proceso inflamatorio es discontinuo y asimétrico. A diferencia de la colitis ulcerosa donde la inflamación es de tipo ulcerativo, en la enfermedad de Crohn el proceso inflamatorio es de tipo granulomatoso y transmural, afectando en grados variables a toda la pared intestinal, lo que puede acarrear estenosis y fístulas intraabdominales o perianales, así como abscesos.
Ambas enfermedades suelen evolucionar en brotes o recidivas de gravedad variables seguidos de períodos de remisión; hay que resaltar que su curso es impredecible.
Casi el 50%de los pacientes presenta un brote de actividad al año. Además de los factores genéticos, hay factores desencadenantes adicionales, los denominados precipitantesambientales y los cofactores de la enfermedad |
La flora intestinal es un requisito, y posiblemente un factor central, para el desarrollo de enfermedad inflamatoria intestinal
Entre los desencadenantes ambientales de la enfermedad inflamatoria intestinal se ha valorado el posible papel que puede tener la alimentación.
Desde el punto de vista clínico, la enfermedad de Crohn y la colitis ulcerosa se caracterizan por la presencia de diarrea, dolor abdominal, pérdida de peso, hemorragia rectal y fiebre, síntomas estos que presentan distinta intensidad en una y otra afección. Así, mientras que en la enfermedad de Crohn el dolor abdominal es un síntoma constante, en la colitis ulcerosa predomina las hemorragias.
Las principales complicaciones son el megacolon tóxico, la perforación del colon en la colitis ulcerosa y las fisuras , fístulas y estenosis en la enfermedad de Crohn.
La enfermedad inflamatoria y la nutrición
Existe diferente incidencia de enfermedad inflamatoria intestinal en relación con distintos hábitos dietéticos poblacionales, lo que sugiere que algunos nutrientes pueden tener un papel importante en el desarrollo de la enfermedad.
El consumo frecuente de alimentos ultraprocesados se asocia a enfermedad intestinal Se define como ultraprocesado a todo alimento y bebida envasados y formulados que contienen aditivos alimentarios, saborizantes o colorantes artificiales u otros ingredientes químicos. Las categorías incluyeron carne procesada, cereales fríos para el desayuno, diversas salsas, refrescos y bebidas de frutas, al igual que alimentos azucarados refinados, tales como caramelos, chocolate, mermelada, gelatina y galletas.
Cuantos más alimentos ultraprocesados consuman las personas mayor será su riesgo de desarrollar una enfermedad intestinal inflamatoria. No se han identificado como factores de riesgo alimentos como las carnes , lácteos , alimentos con almidón, frutas , verduras y legumbres.
Puede que no sea el alimento en sí el que conlleve el riesgo, sino la forma en que se procesa". Por ejemplo, se ha visto que existe un mayor riesgo cuando se consumen alimentos fritos. Esto incluye muchos alimentos precocinados, como las papas fritas o los nuggets de pollo.
Los aditivos también pueden ser responsables Un consumo elevado de sal, como el que se produce al comer aperitivos salados, no se asoció a un mayor riesgo de enfermedad inflamatoria intestinal. Es posible que los aditivos, como los emulsionantes y los conservantes, desempeñen un papel muy importante en el desarrollo de la enfermedad inflamatoria .No sorprende que surjan problemas de salud "cuando ahora se introducen en los alimentos productos químicos que el cuerpo nunca ha visto, sólo para hacerlos más duraderos o para que tengan menos grasa". Los diabetólogos y expertos en nutrición subrayan que entre los alimentos ultraprocesados no solo se encuentran los que se consideran poco saludables desde el principio, como la pizza preparada o los bocadillos grasos, sino también los que se promocionan como saludables, como los productos bajos en grasa o light, que en última instancia solo adquieren las propiedades deseadas mediante un procesamiento especial de los productos de partida o aditivos.
El riesgo de desarrollar enfermedad intestinal inflamatoria es 1,82 veces mayor si se ingerían más de 5 raciones diarias de alimentos muy procesados.
En la enfermedad de Crohn el riesgo se multiplicó por 4,5 en el caso de las porciones fuesen ≥ 5 y por 1,45 en el de la colitis ulcerosa, en comparación con las personas que comen menos de un alimento altamente procesado al día.
El riesgo también se detectó para los grupos individuales de alimentos procesados, como platos de carne, refrescos, alimentos endulzados con azúcar refinado y alimentos salados.
Ya no se presta atención únicamente a los micronutrientes y macronutrientes por ejemplo, a la cantidad de proteínas, carbohidratos o grasas que contienen los alimentos.
También se sabe que los edulcorantes artificiales, por ejemplo, hacen que el intestino sea más permeable. Por favor coman lo que comía su abuela eso es lo que nos recomiendan los científicos.
Se sabe que una dieta de tipo occidental, típicamente rica en proteínas, grasas, sal y azúcar, pero baja en frutas, verduras y fibra, está asociada a un mayor riesgo de enfermedad intestinal inflamatoria.
La intervención nutricional parece tener un efecto terapéutico primario .
El desarrollo de malnutrición en los pacientes con enfermedad inflamatoria intestinal ocurre en gran medida como consecuencia de la respuesta inflamatoria local y sistémica. En este sentido, la inflamación origina un estado de ineficacia de absorción de los nutrientes caracterizado por disminución de la síntesis de proteínas, particularmente en el sistema de los músculos y los huesos unido a una mayor destrucción de proteínas.
La malnutrición es debida fundamentalmente a la anorexia de los pacientes y a la restricción de la ingesta alimentaria que realizan tratando de aliviar los síntomas intestinales , como dolor abdominal En la enfermedad de Crohn, los brotes de actividad suelen ser más crónicos y menos intensos, lo que hace que la malnutrición se instaure de forma insidiosa , más lenta y sea de tipo mixto, es decir falta de calorías y proteínas.
La colitis ulcerosa se caracteriza por brotes agudos de mayor intensidad, lo que se traduce en que la malnutrición, de predominio proteico visceral, se desarrolle de forma más rápida.
En los pacientes con enfermedad inflamatoria intestinal, las deficiencias de micronutrientes con actividad antioxidante (carotenos, vitaminas A, C y E, selenio y cinc) son particularmente intensas y evidentes.
Si bien la deficiencia de micronutrientes se manifiesta clínicamente en muy pocas ocasiones, sus consecuencias son relevantes. En este sentido, es de sobra conocido que la deficiencia de micronutrientes, antioxidantes disminuye las defensas frente al estrés en ciertas patologías en las que éste se encuentra claramente aumentado.
La malabsorción de sales biliares en el íleon distal puede generar esteatorrea, malabsorción de vitaminas liposolubles y mayor eliminación fecal de ciertos minerales. En concreto, la deficiencia más frecuente de vitaminas liposolubles es la deficiencia de vitamina D. En pacientes con enfermedad inflamatoria intestinal, la frecuencia de fenómenos tromboembólicos está aumentada.
Los pacientes con enfermedad inflamatoria intestinal, y especialmente con enfermedad de Crohn, presentan un retraso del crecimiento, cuyo origen es de carácter multifactorial. Está implicada la actividad inflamatoria de la enfermedad, la desnutrición persistente y el tratamiento con glucocorticoides.
Terapia nutricional y enfermedad inflamatoria intestinal
Es importante la terapia nutricional en el tratamiento de la enfermedad inflamatoria intestinal. Los objetivos nutricionales en esta enfermedad consisten en mantener o recuperar un estado nutricional correcto, ya que tanto la colitis ulcerosa como la enfermedad de Crohn son procesos con un elevado estado de desnutricion
Se debe hacer un seguimiento de la ingesta alimentaria y monitorizar sistemáticamente los indicadores nutricionales necesarios para detectar las deficiencias nutricionales asociadas a cada una de las situaciones que se acaban de comentar y evaluar la eficacia de la intervención terapéutica.
Hasta la fecha no se dispone de evidencia científica de que algún alimento concreto se asocie con recidivas de la enfermedad, por lo que al paciente con enfermedad inflamatoria intestinal debe aconsejársele que siga una dieta libre. Se ha comprobado que casi la mitad de los enfermos con colitis ulcerosa tienen ideas preconcebidas respecto a la alimentación; en este sentido, es frecuente que asocien los productos lácteos y los alimentos ricos en fibra con una agudización de la enfermedad, creencias éstas que no han podido ser demostradas, pero que, sin embargo, sí han originado una mayor pérdida de densidad ósea
Hoy por hoy, la dieta absoluta como tratamiento primario de la enfermedad de Crohn o de la colitis ulcerosa está desaconsejada. No obstante, si el brote de actividad se complica y aparece el megacolon tóxico, la dieta absoluta es una medida que obligatoriamente hay que pautar.Las principales recomendaciones dietéticas aplicables a pacientes con brote agudo moderado o grave que se encuentren ingresados son las siguientes:
La dieta contendrá inicialmente alimentos de fácil digestión y absorción, evitándose la fibra insoluble y los lácteos, a excepción del yogur.
A medida que se produzca una mejora en el apetito y en los síntomas digestivos del enfermo, se intentará introducir una alimentación rica en proteínas y con suficiente energía, adaptada obviamente a la tolerancia y a las preferencias alimentarias del paciente.Los suplementos orales pueden ser necesarios en algunos pacientes con objeto de completar su ingesta energética y proteica. En los pacientes que no estén ingresados, el principal consejo dietético ha de centrarse en la necesidad de que ingieran una alimentación rica en proteínas, y con las calorías suficientes para mantener o restaurar el peso corporal, y en el caso de niños y adolescentes, permitir un adecuado crecimiento.
Un grupo de alimentos que resulta especialmente controvertido en pacientes con enfermedad inflamatoria intestinal es el de los productos lácteos. Se ha comprobado que algunos pacientes con enfermedad inflamatoria intestinal presentan también deficiencia de lactasa, pero dicha deficiencia no es mayor en pacientes con enfermedad inflamatoria intestinal que en población general. Usualmente los sujetos con deficiencia de lactasa toleran mejor el yogur que la leche, ya que el primero posee menos cantidad de lactosa que el segundo.
La enfermedad inflamatoria intestinal y su relación con la flora intestinal.
Si se parte de la base de que la enfermedad inflamatoria intestinal se desarrolla como respuesta a la flora intestinal, la modificación de dicha flora podría tener efectos terapéuticos. En este punto entrarían en juego los probióticos y los prebióticos, que se convertirían así en recursos terapéuticos útiles para influir en el complejo ecosistema bacteriano del intestino, sin los efectos adversos propios de los antibióticos. En relación con los probióticos, se han llevado a cabo estudios con la mezcla de 4 cepas de lactobacilos (Lactobacillus casei, L. plantarum, L. acidophilus y L. delbrueckii subesp. bulgaricus), 3 cepas de bífidobacterias (Bifidobacterium longum, B. breve y B. infectis) y una cepa de Streptococcus salivarius subesp. termophillus. Los estudios preliminares sugieren que este preparado es efectivo para mantener la remisión en pacientes con colitis ulcerosa, aunque se requieren nuevos y mejores estudios para aportar evidencia científica que corrobore la utilidad de estos preparados.
Otro camino para promover el crecimiento de bacterias probióticas es la ingestión de componentes dietéticos que favorezcan su desarrollo. Se trata de los denominados prebióticos, que, junto con algunos tipos de fibra fermentable no alimentaria (semillas de Plantago ovata) y precursores de ácidos grasos de cadena corta, podrían contribuir a la reparación de la mucosa del colon y del intestino delgado distal, ya que estos ácidos grasos, además de ser nutrientes específicos del epitelio intestinal, disminuyen la inflamación. Al mismo tiempo, la composición de la flora colónica es modulada por los prebióticos, disminuyendo el pH intraluminal y favoreciendo la proliferación de bacterias acidolácticas probióticas e inhibiendo la de otras, incluidas probablemente algunas con actividad patógena.
.







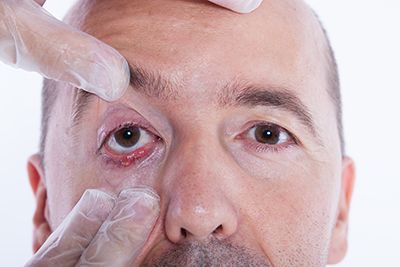 Los cuerpos extraños en el ojo se pueden ver, generalmente, con la simple observación. En algunas ocasiones, no obstante, bien por sus reducidas dimensiones o bien porque están adheridos a la parte interior del párpado, sólo se puede deducir la existencia del cuerpo extraño por la sintomatología que presenta el ojo.
Los cuerpos extraños en el ojo se pueden ver, generalmente, con la simple observación. En algunas ocasiones, no obstante, bien por sus reducidas dimensiones o bien porque están adheridos a la parte interior del párpado, sólo se puede deducir la existencia del cuerpo extraño por la sintomatología que presenta el ojo.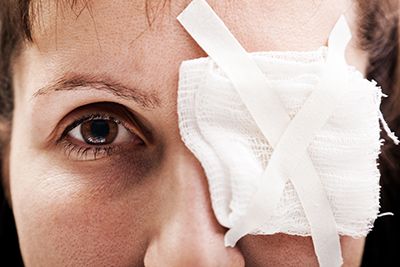 que tapar los ojos con gasas húmedas o cualquier otro material similar que esté limpio y dirigirse a un centro sanitario.
que tapar los ojos con gasas húmedas o cualquier otro material similar que esté limpio y dirigirse a un centro sanitario.


